骨髄異形成症候群(MDS)のお話
1. 骨髄異形成症候群(MDS)とは
MDSとは、骨髄にある造血幹細胞※の異常により、正常な血液細胞(赤血球、白血球、血小板)を造ることができなくなる病気です。
MDSには、未熟な血液細胞から成熟した血液細胞になる途中の段階で壊れてしまう「無効造血」や、異常な造血幹細胞から造られた血液細胞の形が異常となる「異形成」といった特徴がみられます。これにより、正常な血液細胞は減少し、貧血、感染症、出血などの症状がみられます。また、未熟で異常な血液細胞(芽球)が増え、急性骨髄性白血病に移行することも知られています。
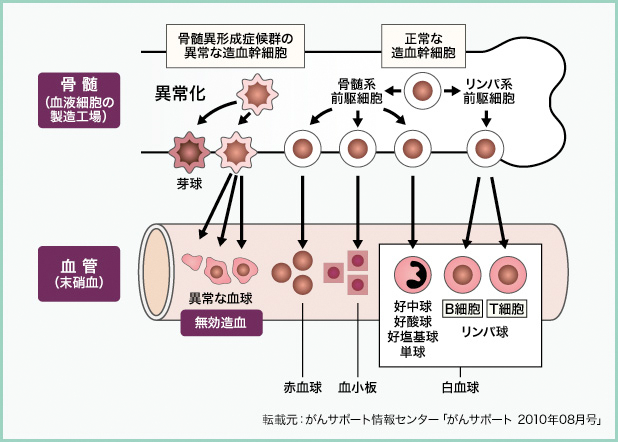
この病気を引き起こす環境因子や遺伝背景はよくわかっていません。
日本におけるMDSの患者数は11,000人程度と推定され、年齢別では高齢者に多く、男女比は2対1で男性に多くみられます。
※造血幹細胞とは、増殖(自己複製)する能力と、すべての血球を造る能力を兼ね備えた、もととなる細胞です。
2. MDSの症状
MDSでは、正常な血液細胞が減少するに従って、次のような症状が現れます。

赤血球の減少によって貧血になると、疲労、めまい、動悸、息切れなどがみられます。

白血球の減少によって易感染状態や免疫が低下すると、感染症にかかりやすくなり、発熱することがあります。

血小板の減少によって出血傾向になると、紫斑(しはん)や点状出血、鼻血などの症状がみられます。
なお、初期のMDSでは無症状のこともあります。
3. MDSの検査
MDSの主な検査として、末梢血を調べる血液検査、骨髄検査、骨髄MRI検査、染色体検査などがあります。
-
血液検査
末梢血中の赤血球、白血球、血小板の数、血液細胞の形、芽球の有無について調べます。 -
骨髄検査
骨髄中の血液細胞の形、芽球の有無、骨髄の線維化の有無について調べます。 -
骨髄MRI検査
骨髄における病気の有無とその広がりを、磁気によって画像化して調べます。 -
染色体検査
骨髄中の血液細胞の染色体異常を調べます。病気が進行すると、染色体異常が増えることから、病型の診断やリスクの分類において重要な検査です。
これらの検査の結果に基づきMDS診断が行なわれます。
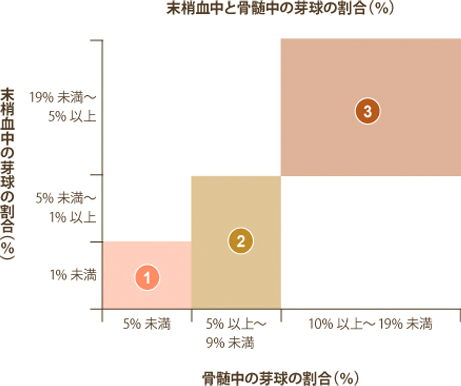
4. MDSの種類(病型)
WHO(世界保健機関)分類第4版は2008年に公表され、血球減少、異常な血液細胞の種類、芽球の割合、染色体異常などに応じてMDSを7種類の病型に分類しています。これらの病型は検査結果に応じて決定されていきます。
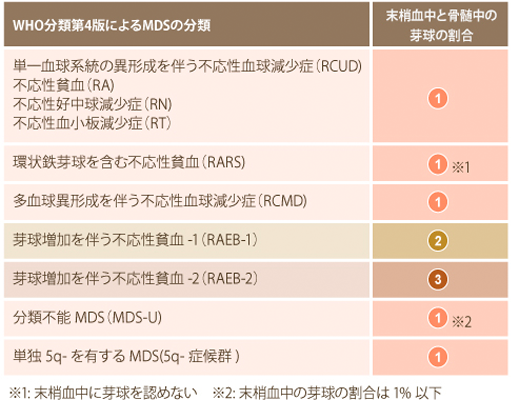
環状鉄芽球とは?
細胞内の小器官であるミトコンドリア内に鉄が異常に蓄積した赤血球前駆細胞のことを指します。
5q-症候群とは?
5番目の染色体の長腕部と言われる部分の一部に欠失[del(5q)]があるMDSのことを指します。5q-症候群はMDSの他の病型と所見が違うことから独立した病型として取り扱われています。

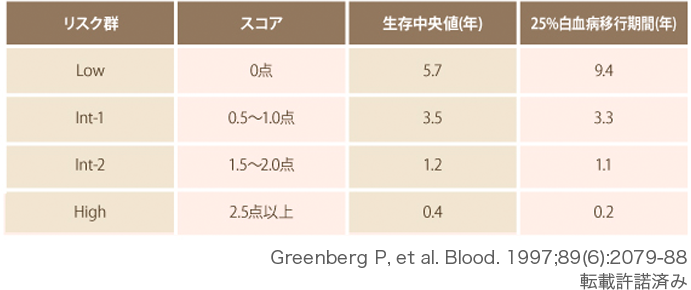
5. MDSのリスク分類
病気の経過(予後)を予測するための方法として国際予後判定システム(International Prognostic Scoring System:IPSS)が広く使用されています。IPSSでは、骨髄における芽球の割合、染色体異常、血球減少を点数化し、その合計点に応じて4つのリスク群(Low、Int-1、Int-2、High)に分類しています。MDSの予後は、病型によって異なることから、リスク分類を行い治療方針が決定されます。
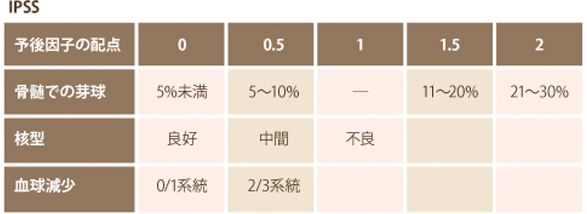
-
血球減少
好中球減少 1,800/μL未満
貧血:ヘモグロビン10g/dL未満
血小板減少 10万/μL未満 -
核型
良好:正常、20番染色体長腕部欠失、Y染色体欠失、5番染色体長腕部欠失
中間:その他
不良:複雑(3個以上)、7番染色体異常
6. 治療方針の決定
MDSの治療法には、支持療法、免疫抑制療法、化学療法、造血幹細胞移植などがあります。患者さんの病状や全身状態、リスクを把握し、それぞれの患者さんに合った治療法が選択されます。また、患者さん自身も、医師と相談しながら、自分の病気の治療法を十分に理解して、共に治療に臨むことも重要です。
-
支持療法
輸血や薬剤により血球の不足分を補う治療法です。貧血に対しては赤血球輸血を、血小板の減少や機能低下による出血傾向に対しては血小板輸血を行います。白血球の減少に対しては白血球を増やす効果のある顆粒球コロニー刺激因子(G-CSF)を使用します。なお、輸血後の鉄過剰症は治療の結果に悪影響を及ぼすため鉄キレート剤を投与します。 -
化学療法
抗がん剤を使用する治療法です。芽球が多い場合にそれらを減らすことを目的として行われます。 -
造血幹細胞移植
提供者(ドナー)から採取した正常な造血幹細胞を移植する治療法で、治癒に至る可能性がある唯一の根治的治療法とされています。 -
免疫抑制療法
免疫反応の異常が造血の抑制に関与している可能性がある場合には、免疫抑制薬や抗胸腺細胞グロブリンを投与します。